Milchsäurebakterien
Unsere Inhalte werden in einem mehrstufigen Prozess medizinisch-wissenschaftlich geprüft
Kurz erklärt
Was sind Milchsäurebakterien? Der Name verrät uns schon viel über diese kleinen Mitbewohner: Es handelt sich um Bakterien, also eigenständige Lebewesen, die weder dem Tier- noch dem Pflanzenreich zugerechnet werden können. Charakteristisch für diese wissenschaftlich als Lactobacillales bezeichneten Einzeller ist, dass sie Milchsäure produzieren.
Steckbrief Milchsäurebakterien
Die Bildung von Milchsäure ist zwar charakteristisch, aber nicht das einzige Merkmal, das alle Milchsäurebakterien gemeinsam haben. Sie haben auch folgende Eigenschaften:
- Anaerobier (brauchen keinen Sauerstoff zum Leben)
- Aero-tolerant (können auch mit Sauerstoff gedeihen)
- Kohlenhydrate (Zucker) werden zur Energiegewinnung (Milchsäuregärung) genutzt
- als Stoffwechselprodukt wird Milchsäure gebildet
- Säure-tolerant
- gram positiv
- keine Sporen bildend
- natürliches Vorkommen: Milch und deren Erzeugungs- und Verarbeitungsstätten, Darmschleimhaut und andere Schleimhäute von Mensch und Tier, intakte oder sich gerade zersetzende Pflanzen
Wann nimmt man Milchsäurebakterien?
Die für den Menschen wertvollste Eigenschaft der Milchsäurebakterien ist deren Produktion von Milchsäure. Milchsäure erzeugt in ihrem Lebensraum einen niedrigen pH-Wert, macht diesen also sauer. Das hat den Vorteil, dass viele andere Mikroorganismen hier nicht mehr leben können. Das macht sich der Mensch zunutze bei der Herstellung von Lebensmitteln, wie Joghurt, Käse, Sauerteig, Sauerkraut, Rohwurst, aber auch bei der Produktion von Silage. Die Milchsäure dient hier als natürliches Konservierungsmittel.
Sind Milchsäurebakterien vegan?
Viele denken beim Wort „Milchsäurebakterien“ an Milch oder an Milchprodukte wie Joghurt und dabei unterm Strich an tierische Produkte. Aber: Bei der Gewinnung der Milchsäurebakterien, wie den diversen Bifidobakterien-Arten oder Laktobazillen, spielt kein tierischer Bestandteil eine Rolle. Der Name „Milch“säure-Bakterien rührt vielmehr daher, dass diese Mikroorganismen, wie bereits erwähnt, in der Lage sind, Milch umzuwandeln, genauer gesagt, Milchzucker in Milchsäure umzugestalten. Milchsäurebakterien an sich sind also zur veganen Ernährung geeignet.
Nicht jedes Milchsäure-bildende Bakterium ist jedoch ein Milchsäurebakterium:

Bifidobakterien bilden auch Milchsäure
Sie gehören aber nicht zu den Milchsäurebakterien, sondern bilden eine eigene Ordnung, die Bifidobacteriales mit der Familie Bifidobacteriaceae. Charakteristisch ist die Y- oder V-Form, die ihnen auch den Namen einbrachte: Bifidus bedeutet doppelt gespalten. Sie haben einige weitere Gemeinsamkeiten mit den Milchsäurebakterien: Auch sie sind gram-positive Anaerobier, die keine Sporen bilden. Deshalb zählte man sie bis in die Mitte des vergangenen Jahrhunderts zu den Milchsäurebakterien und bezeichnete sie als Lactobacillus bifidus.
Der entscheidende Unterschied zu Milchsäurebakterien ist aber, dass sie nicht nur Milchsäure produzieren, sondern gleichzeitig auch Essigsäure.
Verschiedene Bifidobakterien (B.)-Arten sind sehr häufig in der menschlichen Darmflora zu finden. Der Darm von Säuglingen, die nur mit Muttermilch ernährt werden, beherbergt hauptsächlich die beiden Arten B. infantis und B. bifidum. Sobald die Ernährung hin zu einer Mischkost umgestellt wird, gewinnt B. longum eine zunehmende Bedeutung.
Als Bifidusflora wird einerseits die Gesamtheit der im Darmtrakt des Menschen vorkommenden Bifidobacterien bezeichnet. Es ist aber auch die Bezeichnung für die charakteristische Darmflora von vollgestillten Säuglingen. In der Muttermilch scheint es so genannte Bifidusfaktoren zu geben. Das sind bestimmte Wachstumsfaktoren, die für einige Stämme von B. bifidum im Darm von Säuglingen notwendig sind. Dadurch bildet sich bei vollgestillten Säuglingen eine spezielle Darmflora, die sehr vorteilhaft für die Ausbildung eines effektiven Immunsystems zu sein scheint und nicht durch andere Milchformen erreicht werden kann.
Bifidobacterium-Kulturen werden zunehmend zur Herstellung von Joghurt verwendet. Es wird vermutet, dass sie den Aufbau und die Zusammensetzung der Darmflora günstig beeinflussen. Man bezeichnet sie daher als Probiotika.
Symbiose zwischen Mensch und Bakterien
Viele Milchsäurebakterien sind darauf spezialisiert, mit höheren Lebewesen, also mit Pflanzen, Tieren und mit dem Menschen in Symbiose zu leben. Unter Symbiose versteht man ein voneinander abhängiges Zusammenleben zum gegenseitigen Vorteil.
Da fragt man sich natürlich:
a. Was bieten wir den Milchsäurebakterien?
Wir bieten ihnen ein Milieu, in dem sie sich wohlfühlen und sich ernähren können. Je nachdem, was sie bevorzugen und wo sie sich ansiedeln, können wir entweder sauerstoffreiche (Haut, Atemwege, Magenschleimhaut) oder -arme (Darm) Umgebung bieten. Den Darmbakterien bieten wir außerdem ausreichend Futter in Form von Kohlenhydraten aus unserer Ernährung. Zusätzlich bieten wir ihnen auch Sicherheit – vorausgesetzt wir sind gesund. Wenn beispielsweise unsere Darmschleimhäute intakt sind und das ganze Ökosystem der Haut bzw. der Schleimhäute gesund und ausgewogen ist, wird ihr Überleben auch nicht durch konkurrenzstärkere Bakterien oder andere Mikroorganismen bedroht: Sie können sich ansiedeln und friedlich mit anderen „guten Bakterien“ zusammenleben.
b. Was bieten sie uns?
Milchsäurebakterien kommen auf den äußeren Körperoberflächen (Haut, Haare, Nägel) und auf allen anderen Kontaktzonen zur Umwelt (Magen, Mund, obere Atemwege, Vaginalschleimhaut …) vor. Ihre Funktionen sind so vielfältig und komplex, dass die Wissenschaft noch immer dabei ist, sie zu entschlüsseln. Im Folgenden wollen wir uns auf die Rolle der Darmbakterien konzentrieren. Sie werden als Darmflora oder Mikrobiota bezeichnet.
Für was sind Milchsäurebakterien gut?
Zu den wichtigsten Beiträgen für unsere Gesundheit gehören:
- Infektionsbarriere gegenüber Krankheitserregern. Dafür stehen ihnen mechanische und chemische Mechanismen zur Verfügung: Raumbeanspruchung, Rezeptoren-Blockierung und die Produktion antimikrobieller Substanzen.
- Immunmodulation. Wegen der enormen Darm-Oberfläche kann man davon ausgehen, dass 70-80 % der körpereigenen Immunkompetenz hier angesiedelt ist. Über die „Rolle der Darmflora für das Immunsystem“ lesen Sie bitte im letzten Kapitel dieses Artikels.
- Bildung von Milchsäure. Die Milchsäure hat eine positive Wirkung auf Darmbeweglichkeit, Dickdarm-Schleimhaut und -Zellen, Wasser- und Elektrolyt-Haushalt.
- Entgiftung. Darmbakterien sind am Abbau verschiedener giftiger Substanzen und Stoffwechselprodukte beteiligt - beispielsweise von giftigen Nitrosaminen, sekundären Gallensäuren und Ammoniak.
- Vitamin-Produktion. Vitamin K2 und die B-Vitamine, die die Darmzellen als Nährstoffe benötigen, werden von Darmbakterien gebildet.
- Milieuregulation (pH-Wert- und Sauerstoffgehalt). Das Milieu im Magen-Darm-Trakt wiederum beeinflusst die Verdauung und damit das Verfügbarmachen von Nährstoffen. Es reguliert aber auch den Aufbau einer gesunden Darmflora.
Es gibt unvorstellbar viele Darmbakterien. Inzwischen geht man davon aus, dass insgesamt rund 1014, also 100 Billionen Bakterien, aus mindestens 400-500 verschiedenen Arten die menschliche Darmschleimhaut besiedeln.
Man kann manchen dieser Arten bestimmte Funktionen zuordnen. Solch eine Zuordnung ist jedoch nicht verlässlich, weil manche Aktivitäten auch von den aktuellen Bedingungen beeinflusst werden: Sie müssen nicht immer, nicht bei jedem und nicht in gleicher Weise ablaufen. Deshalb kann man durch Stuhlanalysen zwar grobe Aussagen darüber treffen, welche Keime fehlen und welche möglicherweise dominieren, aber diese Aussagen sind immer nur Hinweise und nie wirklich verlässlich.
Entscheidend für eine gesunde Darmflora ist eine große Bakterienvielfalt. Das ist ganz ähnlich wie in jeden Ökosystem: Je mehr Arten vorhanden sind, umso besser kann sich das System an veränderte Faktoren anpassen und desto stabiler und weniger anfällig gegenüber Störungen ist es.

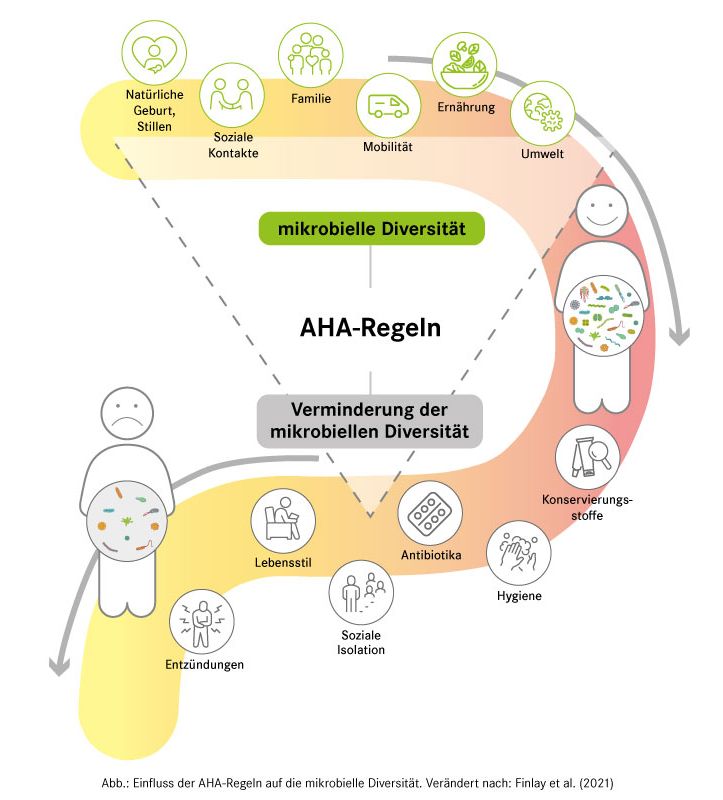
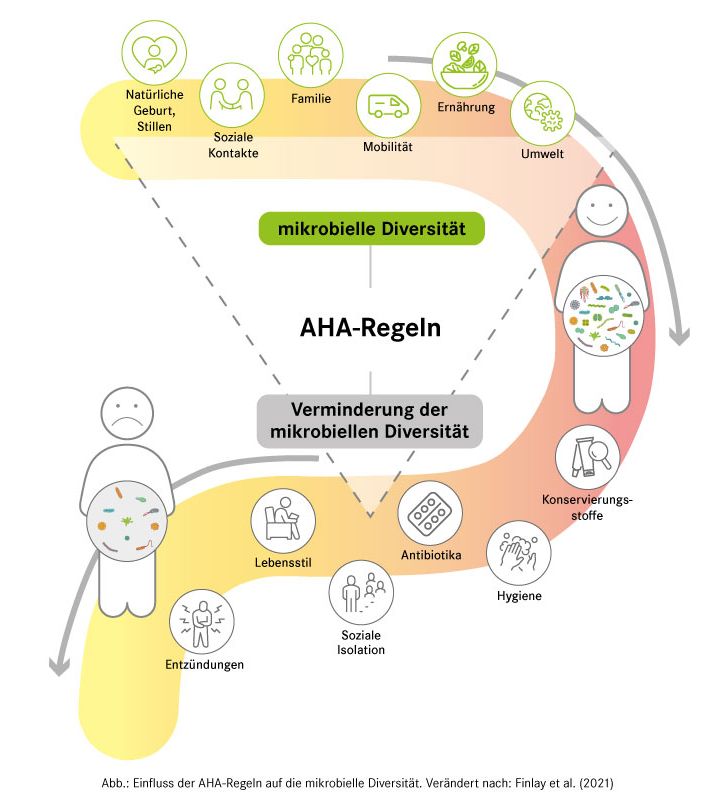
Welche Faktoren beeinflussen das Darm-Mikrobiom und seine Milchsäurebakterien?
Negative Einflussfaktoren auf die Darmflora haben:
- Arzneimittel. In erster Linie ist die Antibiotika-Einnahme zu nennen, denn die ureigenste Aufgabe von Antibiotika – das Abtöten von Bakterien - erfüllen diese leider auch bei Darmbakterien. Allerdings wirken Antibiotika diesbezüglich sehr unterschiedlich. Manche haben einen geringen, andere einen großen Einfluss auf die Darmflora. Auch Schmerzmittel und Chemotherapeutika können sich auf die Darmflora auswirken. Mehr zum Thema Probiotika – Antibiotika finden Sie in unserem Newsletter.
- Nahrungsmittel und Ernährungsweise. Beispielsweise ein Zuviel an einfachen Kohlenhydraten (Zucker) und Eiweißen kann die Darmbakterien negativ beeinflussen.
- Konservierungsstoffe und Desinfektionsmittel. Auch diese beschränken ihre antimikrobielle Wirkung nicht auf mögliche Krankheitserreger, sondern schaden auch nützlichen Bakterien.
- Infektionen, Strahlung, Schwermetalle, Gifte wie Herbizide und Fungizide
- Darmerkrankungen, wie Colitis ulcerosa und eine schlechte Verdauung durch Mangel an Verdauungssäften
- Stress
- hormonelle Erkrankungen
Positive Einflussfaktoren auf die Darmflora haben:
- gesunde Lebensweise und gesunde Ernährung. Es lässt sich schon aus den negativen Einflussfaktoren ableiten: Sorgen Sie für eine stressarme und gesunde Lebensweise mit guter Ernährung und Verdauung! Alle notwendigen Nährstoffe müssen enthalten sein! Unterstützend sind: Ballaststoffe, fermentierte Lebensmittel mit Milchsäure, Bitterstoffe, ein hoher Anteil an Gemüse und wenig Zucker
- Probiotika. Als Probiotika werden Nahrungsmittel, Nahrungsergänzungsmittel oder Arzneimittel bezeichnet, die lebensfähige, Milchsäure-bildende Darmbakterien enthalten. Diese können sich ansiedeln und Schädlinge verdrängen, sind aber auch eine wichtige Trainingseinheit für unser Abwehrsystem.
- Präbiotika. So bezeichnet man verschiedene Stoffe, meist unverdauliche Kohlenhydrate (Ballaststoffe), die eine wesentliche Nahrungsquelle für Darmbakterien darstellen. Beispiele für Präbiotika sind Inulin, Lactulose und Oligofructose. Besonders konzentriert sind sie in Ballaststoff-reichen pflanzlichen Nahrungsmitteln wie Topinambur, Schwarzwurzeln und Chicorée.
- Synbiotika. Sie enthalten sowohl Probiotika als auch präbiotische Stoffe.

Wie entwickelt sich die Darmflora?
Die Grundlagen für den Aufbau einer gesunden Darmflora werden in der Kindheit gelegt. Dabei spielen die Geburt und das Stillen eine große Rolle. Vielleicht würden sich viel mehr werdende bzw. junge Mütter für eine natürliche Geburt und für ein mindestens 6-monatiges Stillen entscheiden, wenn ihnen deren Bedeutung für die Gesundheit ihres Kindes bewusst wäre.
Das Ungeborene im Mutterleib ist noch keimfrei und kommt erst bei der Geburt in ersten Kontakt mit Mikroorganismen, die seine äußeren und inneren Körperoberflächen besiedeln. Bei der natürlichen Geburt stammen diese in erster Linie von der Mutter. Die Natur hat hier bestens vorgesorgt, indem mit der Muttermilch dann auch gleich reichlich passende Antikörper zur Verfügung gestellt werden. Dadurch erfolgt die Besiedlung kontrolliert und „planmäßig“.
Natürlicherweise siedeln sich im Darm des Säuglings zuerst Keime an, die Sauerstoff brauchen. Man nennt sie aerob. Dazu gehören Escherichia coli, Enterokokken und Lactobacillen. Sie verbrauchen den vorhandenen Sauerstoff und schaffen damit das notwendige Sauerstoff-freie Milieu für die Ansiedlung von Bakterien, die besser ohne Sauerstoff gedeihen. Man nennt sie Anaerobier. Dazu gehören Bifidobakterien und Bacteroides-Arten. Diese siedeln sich erst ein bis zwei Tage später an.
Wird der Säugling nun weiter gestillt, entwickelt sich üblicherweise eine so genannte Bifidusflora: Die Bifidobakterien bilden 90 % der Darmbakterien im Stuhl.
Typische Eigenschaften dieser wertvollen Bifidusflora von Säuglingen:
- Sie sorgen für einen sauren Dickdarminhalt (pH 5,0 - 5,5).
- Durch den sauren pH wird die Fäulnisflora verdrängt und die Schleimhaut geschützt.
- Die typischen Erstbesiedler Escherichia coli, Laktobazillen und Enterococcen sind ausreichend säuretolerant, sodass sie als Begleitflora erhalten bleiben.
- Das Wachstum krankmachender Bakterien wird durch die Bildung bestimmter Substanzen verhindert.
- Von den Bifidobakterien wird kaum Gas gebildet, sodass die Gefahr von schmerzhaften Blähungen gering ist.
- Das Immunsystems wird sanft aktiviert, aber mit sanften und gesunden Reizen, die keine überschießenden Reaktionen wie Allergien oder Unverträglichkeiten provozieren
All diese Faktoren scheinen zu bewirken, dass gestillte Kinder in den ersten Lebensjahren weniger anfällig gegenüber Infekten der Atem- und Harnwege sind als ungestillte.
Da die wesentlichen Grundlagen für die lebenslange Darmflora in den ersten 3 bis 5 Lebensjahren gelegt werden, scheint der Einfluss auch lebenslang zu bestehen.
Bis heute ist es nicht möglich, die Eigenschaften der menschlichen Muttermilch künstlich so nachzuahmen, dass diese „Bifidusfaktoren“ entstehen.
Wird die Muttermilch nach und nach durch Bei- und Mischkost ersetzt, ändert sich die Darmflora, was an der veränderten Stuhlqualität sichtbar ist. Der pH-Wert steigt auf neutrale bis leicht basische Werte. Es entwickelt sich ein Mikrobiom, welches in seiner Zusammensetzung bis ins Alter recht stabil ist und bleibt, wenn es nicht gestört wird.
Manche Arten von Bifidobakterien (B.) nehmen ab:
- B. bifidum*
- B. breve*
- B. infantis*
Andere nehmen zu:
- B. longum*
- B. adolescentis
- B. parabifidum
Auch Laktobazillus-Arten (L.) und andere Milchsäurebakterien siedeln sich an:
- L. salivarius*
- L. acidophilus*
- L. plantarum*
- Lactoccus lactis*
- Streptococcus mutans
- Streptococcus thermophilus*
- Enterococcus faecium*
Die Stoffwechselaktivitäten dieser verschiedenen Bakterienarten und Stämme werden durch Umgebungseinflüsse geprägt. Welche das sind, lesen Sie im Abschnitt: Welche Faktoren beeinflussen das Darm-Mikrobiom und seine Milchsäurebakterien?
*diese Stämme sind nicht nur in der natürlichen Darmflora von Säuglingen bzw. Kindern und Erwachsenen enthalten, sondern auch in dem Nahrungsergänzungsmittel Pascoflorin immun
Die Rolle der Darmflora für das Immunsystem
Einerseits ist eine stabile Darmflora eine Barriere für Krankheitserreger: Sie verhindert mechanisch und chemisch das Ansiedeln von Fäulnisbakterien und anderen potentiell schädlichen Mikroorganismen.
Andererseits hat die Darmflora eine wichtige Wirkung auf das Abwehrsystem. Wegen der enormen Oberfläche schätzt man, dass 70-80 % der erworbenen Immunität hier lokalisiert sind.
Jeder Kontakt mit einem neuen Stoff stellt eine Trainingseinheit für das Abwehrsystem dar. Wenn starke Reizstoffe oder krankmachende Bakterien das Darmimmunsystem aktivieren, sind das sehr starke Reize, die Abwehrreaktionen provozieren und das System auch überreizen und Unverträglichkeitsreaktionen provozieren können. Der Kontakt mit harmlosen bzw. guten Bakterien, die auch natürlicherweise auf der Schleimhaut zu finden sind und die Gabe von üblicherweise im Darm vorkommenden Darmbakterien in Form von probiotischen Lebensmitteln (Probiotika), stellt einen schwachen Reiz für das Darmimmunsystem dar. Schwache Reize sind gute Trainingseinheiten für ein leistungsfähiges Immunsystem.
Durch eine sehr ausgeprägte Hygiene (AHA-Regeln) gelangen viel weniger Keime in den Darm. Damit wird das Darmimmunsystem weniger gut trainiert und so die Zusammensetzung der Darmflora beeinflusst. Möglicherweise kann das langfristig Auswirkungen auf die Gesundheit haben. Zu diesem Schluss kommen amerikanische Wissenschaftler in einer Studie. Das legt nahe, dass die Aufnahme von vielen verschiedenen „guten“ Darmbakterien über Lebensmittel bzw. Nahrungsergänzungsmittel als Training für das Abwehrsystem sinnvoll sein kann.
Quellenangaben
Bücher
1 Schulze, Jürgen et. al.: Probiotika. Mikroökologie, Mikrobiologie, Qualität, Sicherheit und gesundheitliche Effekte, Hippokrates Verlag 2008*
Weblinks
*: Bei Literatur: Erscheinungsjahr; bei Webseiten: Datum des letzten Abrufs
Produkte

Mein Traum war es schon als Schulkind, mal Biologie zu studieren, um später „irgendwas mit Natur“ machen zu können. Dieser Traum wurde Wirklichkeit: Ich studierte Biologie in Greifswald und Ulm und habe danach in der Naturheilkunde mein berufliches Zuhause gefunden. Seit 2001 bin ich Teil des medizinisch-wissenschaftlichen Teams von Pascoe Naturmedizin. Als Fachreferentin bin ich v.a. für die wissenschaftliche Produktinformation verantwortlich, wobei die Themen Homöopathie und Lymphe meine Schwerpunkte sind. Mehr erfahren
Alles Weitere zu unseren Experten finden Sie hier.